睡眠內窺鏡檢查
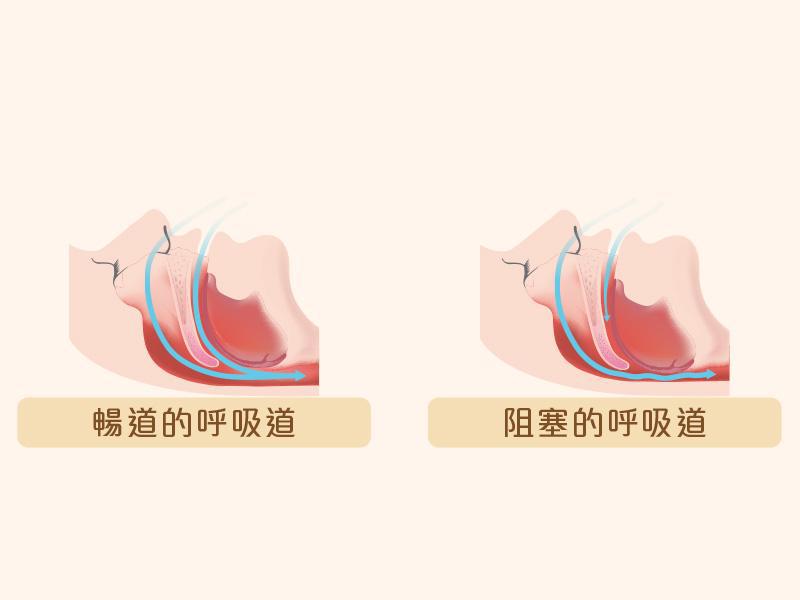
什麼是睡眠窒息症
睡眠失調症是都市人常見的健康問題,例如有失眠、夜尿和磨牙。睡眠窒息症是一種睡眠失調症,患者會在睡眠時斷續多次停止呼吸,每次持續數秒至數分鐘不等,以致患者在睡眠期間缺氧,影響患者睡眠質素。雖然睡眠窒息症本身並不致命,但因為患者在睡眠時窒息缺氧,心臟會加速泵血,心臟、血管比日間負荷更大,本身患有高血壓、心臟病的病人,增加了健康風險。
睡眠窒息症和打鼻鼾並非完全相同,但它們之間存在關聯。打鼻鼾是指在睡眠期間由於呼吸道部分阻塞而產生噪音的現象。當你呼吸時,空氣通過狹窄或阻塞的呼吸道時,會引起軟組織(如舌頭、軟腭等)震動,產生打鼻鼾的聲音。打鼻鼾本身通常不會導致嚴重的健康問題,但它可能是睡眠窒息症的症狀之一。
因此,打鼾聲可能是睡眠窒息症的一個徵兆,尤其是在阻塞性睡眠窒息症的情況下。然而,睡眠窒息症不僅僅出現打鼻鼾的問題,還包括睡眠中斷、低氧血症、睡眠質量下降等症狀,對健康產生負面影響,如嗜睡、疲勞、高血壓、心臟病、注意力不集中、記憶力下降、情緒不穩定等。
睡眠窒息症主要分爲三大類:
-
阻塞性睡眠窒息症:由呼吸道受阻而引致,阻塞的原因可能是因為上呼吸道有過多的脂肪組織,扁桃腺過大、懸垂體變大和肥大舌頭底部。
-
中樞性睡眠窒息症:由於大腦發送呼吸信號到呼吸器官失敗,如腦部曾經中風或受到創傷,令睡眠時呼吸間歇性停止,而引致窒息。
-
混合性睡眠窒息症:即患者同時患有阻塞性睡眠窒息症和中樞性睡眠窒息症。
根據香港的研究和統計數據,睡眠窒息症在香港的盛行率相對較高。根據一項研究,香港成年人中約有11.4%的人有中度至重度的睡眠呼吸暫停症(包括阻塞性和中樞性)。隨著人口老化和肥胖率上升,睡眠窒息症的盛行率可能還會增加。
睡眠窒息症的風險因素
-
肥胖:肥胖是睡眠窒息症最常見的風險因素之一。過多的脂肪組織在頸部周圍堆積,增加了氣道阻塞的風險。
-
頸部結構:某些人的頸部結構可能增加了氣道狹窄或阻塞的風險。例如,較大的舌頭、小下顎、窄小的上氣道等。
-
年齡:隨著年齡增長,肌肉張力下降,軟組織容易松弛,增加了氣道阻塞的可能性。
-
性別:男性相較於女性更容易罹患睡眠窒息症。然而,女性在更年期後也可能增加罹患的風險。
-
遺傳因素:家族史中有睡眠窒息症的人,罹患睡眠窒息症的風險較高。遺傳基因可能在睡眠窒息症的發生中起到一定作用。
-
其他健康問題:一些慢性疾病,如高血壓、心臟病、糖尿病和脂肪肝,與睡眠窒息症有關聯。
-
抽煙和飲酒:吸煙和過量飲酒會增加睡眠窒息症的風險。煙草和酒精可能導致氣道肌肉鬆弛,增加氣道阻塞的可能性。
-
鼻腔和咽喉問題:鼻腔阻塞、鼻中膈偏曲、過敏性鼻炎、大扁桃體等問題可能增加睡眠窒息症的風險。
-
藥物和麻醉劑:某些藥物和麻醉劑可能導致肌肉鬆弛,增加氣道阻塞的風險。

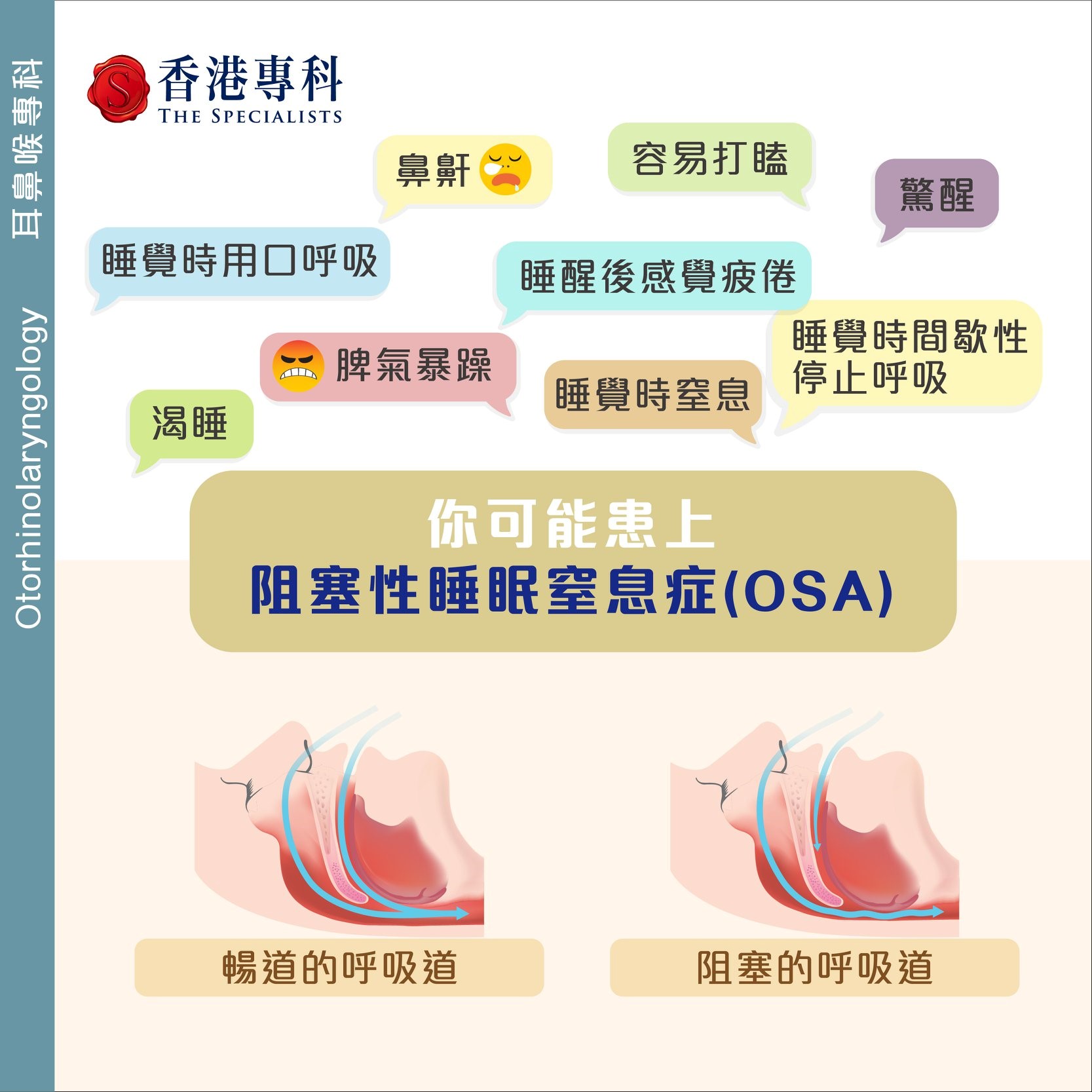
睡眠窒息症的徵狀
睡眠窒息症的主要徵狀是在睡眠中出現反覆的呼吸暫停(apnea)或呼吸減弱(hypopnea)。這些呼吸暫停或呼吸減弱可能會導致睡眠中斷和氧氣供應不足,進而影響睡眠質量和健康狀態。以下是一些常見的睡眠窒息症徵狀:
-
高聲打鼾:睡眠窒息症的患者通常會在睡眠中發出高聲的打鼾聲。這種打鼾聲可能很大聲,且在呼吸暫停時會出現間歇性的斷斷續續。
-
呼吸暫停:患有睡眠窒息症的人可能會在睡眠中經歷呼吸暫停,即停止呼吸的時間。這些暫停可以持續數秒到數十秒不等,並且可能發生多次。
-
頻繁的夜間覺醒:睡眠窒息症可能導致睡眠中斷,使患者在夜間頻繁醒來。這些覺醒通常是短暫的,但可能會導致睡眠品質下降。
-
呼吸困難:患有睡眠窒息症的人可能在夜間感到呼吸困難或窒息感。這種感覺可能會導致患者驚醒或焦慮。
-
頭痛和疲勞:由於睡眠品質受到影響,睡眠窒息症患者可能在早上感到頭痛和疲勞,並且在白天感到嗜睡。
-
注意力和記憶問題:睡眠窒息症可能導致注意力不集中、記憶力下降和思緒混亂。
-
夜間尿頻:一些睡眠窒息症患者可能會在夜間頻繁起床上廁所,稱為夜尿症。

睡眠窒息症的診斷和檢查
香港的醫療機構和睡眠醫學中心提供睡眠窒息症的診斷和治療服務。對於有疑慮或症狀的人,可以向醫生尋求建議,進行睡眠檢查和診斷。常見的診斷方法是進行多項睡眠檢測(Polysomnography,PSG)或家用睡眠檢測器測試。
病人亦可透過填寫愛普沃斯嗜睡量表 (Epworth Sleepiness Scale),計算在進行特定活動時的打瞌睡情況,評估嗜睡的程度:
將測試結果相加得出總數,可得知患者嗜睡程度:
-
0 ~7分 : 嗜睡情況正常
-
8 ~ 11分 : 嗜睡情況稍多
-
12 ~ 15分 : 嗜睡情況明顯
-
16 ~ 24分 : 嗜睡情況嚴重
患睡眠窒息症的人一般分數都會高於16分,但結合病人完整的病歷加以評估。
其次醫生可能會建議病人進行多頻道睡眠檢查(Polysomnography,簡稱PSG),透過感應器連接身體相關部位,對患者進行睡眠監控,收集患者睡眠冒的物理及生理的數據以作分析及診斷。是一種用於評估和診斷睡眠障礙的常用檢查方法。該檢查通常在醫院或睡眠診斷中心進行。
在檢查中,您會被安置在一張床上,並將多種儀器和感測器放置在您的身體上,以記錄不同的生理指標。這些儀器和感測器可能包括:
-
腦電圖 (EEG) — 檢查病人睡眠的深淺程度
-
心電圖 (ECG) — 檢查病人睡眠時心臟情況
-
肌電圖 (EMG) — 檢查病人睡眠的狀態 (深淺程度)
-
眼電圖 (EOG) — 檢查病人睡眠的狀態 (有否發夢)
-
鼻鼾 (Snoring) — 檢查病人鼻鼾的聲量及次數
-
口鼻氣流量 (Airflow of mouth and nose) — 檢查病人口鼻呼吸的氣流量 (窒息情況)
-
胸腹呼吸運動 (Breast and Abdomen Contraction) — 檢查病人胸腹的運動狀況
-
腳部活動 (Leg Movement) — 檢查病人睡眠時雙腿活動的狀態
-
睡眠位置 (Body Position) — 檢查病人睡眠的姿勢
-
血氧飽和度 (SPO2 Saturation) — 檢查病人缺氧的程度
這些數據將由專業技術人員分析和評估,以確定您是否存在睡眠障礙,例如睡眠窒息症、夜間運動障礙或其他睡眠障礙。
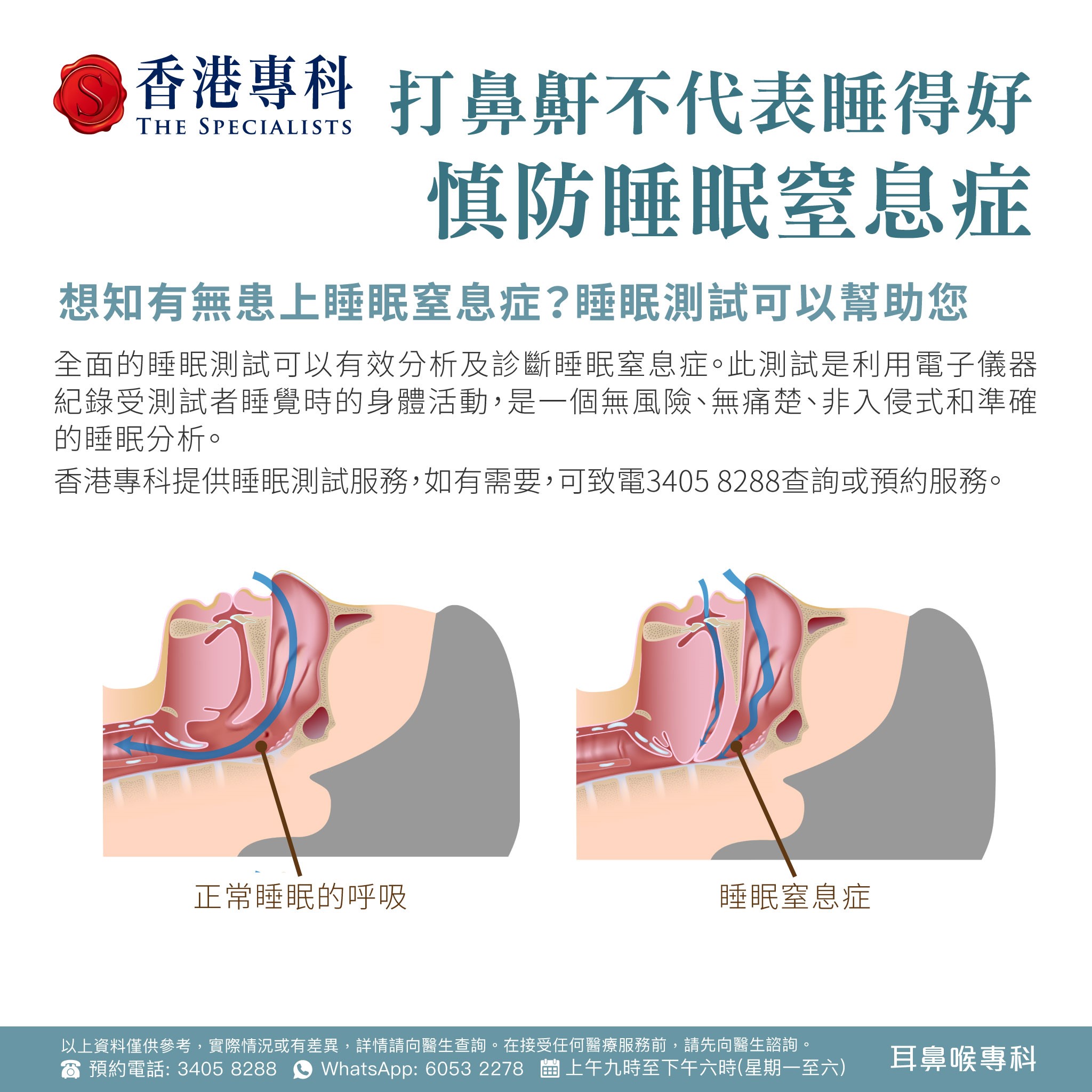
睡眠內窺鏡檢查:睡眠內視鏡檢查又稱藥物誘導睡眠上呼吸道內視鏡檢查,這是一種用於研究具有阻塞性睡眠窒息症(OSA) 的患者的動態氣道的程序。睡眠內窺鏡檢查是在患者在睡眠的狀態下進行,睡眠內窺鏡會由鼻孔伸入整個呼吸道,觀察呼吸道阻塞或收窄的情况。
家庭睡眠測試:對於一些特定情況,醫生可能會建議進行家庭睡眠測試。這是一種在家中進行的睡眠檢測,通過使用一些較簡單的監測器,例如血氧飽和度探頭和呼吸流量儀,來監測您的睡眠情況。
一旦懷疑患上睡眠窒息症,應及早求醫。透過全面睡眠測試,確診是否患上睡眠窒息症。利用電子儀器 收集受測試者睡覺時的腦電圖、心電圖、血液含氧量眼球活動等睡眠數據作分析,是一個無風險、無痛楚、非入侵式和準確的睡眠分析。
睡眠窒息症的治療方法包括非手術和手術干預,具體治療方法取決於病情的嚴重程度和個人情況。以下是一些常見的治療方法:
-
持續氣道正壓(CPAP):這是睡眠窒息症最常用的非手術治療方法。它通過一個面罩或鼻罩提供持續氣道正壓,使氣道保持暢通,防止塌陷和呼吸暫停。CPAP可以有效減輕睡眠窒息症症狀,改善睡眠質量。
-
口腔矯正器:口腔矯正器是一種可由牙科醫生定制的器具,通常用於輕度至中度睡眠窒息症的治療。它可以改變下顎和舌頭的位置,以保持氣道暢通。
-
生活方式改變:生活方式改變可能有助於輕度睡眠窒息症的管理。例如,減肥可以減少脂肪在頸部周圍的積聚,改善氣道通暢性。避免酒精和安眠藥的使用也可以減輕睡眠窒息症症狀。
-
手術治療:在嚴重的情況下,手術可能是一個選擇。手術選項包括腭扁平成型術(Uvulopalatopharyngoplasty,UPPP)、擴大咽喉手術(Expansion Pharyngoplasty)、下顎手術等,這些手術可以減輕氣道阻塞或狹窄,改善睡眠窒息症。
-
睡眠習慣和睡眠環境的管理:保持良好的睡眠習慣和睡眠環境也對睡眠窒息症的管理很重要。建立規律的睡眠時間、保持良好的睡眠環境(如安靜、黑暗、涼爽的房間)、減少咖啡因和其他刺激物的攝入等,都可以改善睡眠質量和減輕睡眠窒息症的症狀。
日常的紓緩方法來減輕睡眠窒息症的症狀:
-
改善睡眠姿勢:有些睡眠姿勢可能會加劇睡眠窒息症的症狀。試著選擇睡眠姿勢,例如側臥姿勢,可以有助於保持氣道暢通。避免仰臥可以減少氣道阻塞。
-
減輕體重:如果您超重或肥胖,減輕體重有助於減輕睡眠窒息症的症狀。脂肪在頸部周圍的積聚可能增加氣道阻塞的風險。與醫生合作,制定一個適合您的減重計劃。
-
避免酒精和安眠藥:酒精和安眠藥會抑制呼吸系統和肌肉功能,加重睡眠窒息症的症狀。盡量避免酒精和安眠藥的使用,特別是在睡前幾個小時。
-
維持規律的睡眠時間:建立規律的睡眠時間表,並嘗試每晚保持一致的睡眠時間。這有助於調整睡眠節律並提高睡眠質量。
-
改善睡眠環境:確保睡眠環境舒適、安靜、黑暗和涼爽。使用合適的枕頭和床墊,以確保頸部和身體有良好支撐。
-
減少咖啡因攝入:咖啡因是一種刺激物,可能影響睡眠質量。減少咖啡因的攝入,特別是在睡前幾個小時,有助於改善睡眠。
-
支援性治療:嘗試一些支援性治療方式,如瑜伽、冥想、深呼吸練習等,這些可以幫助放鬆身心,減輕壓力和焦慮,有助於改善睡眠質量。
重要的是,這些方法可能對輕度睡眠窒息症有所幫助,但對於嚴重情況,專業的治療方法仍然是首選。如果您懷疑自己有睡眠窒息症或需要進一步的建議,請與醫生討論。
參考資料
Harvard Medical School. Division of Sleep Medicine. Education & Training. Available at : https://sleep.hms.harvard.edu/education-training/public-education/sleep-and-health-education-program/sleep-health-education-0
香港政府衛生署. 《睡眠障礙》. Available at : https://www.chp.gov.hk/en/healthtopics/content/25/59.html

 3405 8288
3405 8288