日间大肠内窥镜
为何要接受大肠内窥镜(肠镜)检查?
大肠癌(包括结肠癌、直肠癌)是全球常见的恶性肿瘤之一。在本港,大肠癌的发病率和死亡率正在逐年上升。在香港,大肠癌是第二位最普遍的癌症。且大肠癌患者有年轻化的趋势。据卫生防护中心发布的数据,在二零二一年,大肠癌新症共有5,899宗,男性有3,427宗,女性有2,472宗。大肠癌导致2,270人死亡,占癌症死亡总数的15.4%。
研究发现,如能及早发现并治疗大肠癌,能提升病人的存活率达91%。国际间已有充份数据证明大肠癌筛查能有效减低此病的发病率。以美国为例,没有病征者50岁开始便定期接受大肠癌筛查,结果当地50岁以上的大肠癌个案近年录得跌幅。
大肠癌初期症状不明显易轻忽
大肠癌的常见症状包括:大便习惯改变、血便、腹胀、腹痛、体重减轻贫血等。但值得注意的是,大肠癌早期症状并不明显,有些患者感到明显不适后才求医,但其实病情已经发展到后期。

增加患上大肠癌的风险因素
家族遗传,患有结肠息肉,肠道菌群失衡等都会增加患结肠癌的风险。缺乏运动,身体肥胖,以及某些生活习惯也会加重消化系统和大肠直肠的负担。很多人爱吃烟熏,炙烤及热油烹饪的食物,专家认为要均衡饮食,避免进食加工肉及限制进食红肉和含盐量高的食品。食用过多不健康食物,高脂高热量的饮食,尤其是加工肉类,都会致癌。另外,吸烟及酗酒也会引发大肠疾病。
50岁以上人士应定期进行大肠癌筛查
根据癌症预防及普查专家工作小组(CEWG) 建议,50-75 岁无症状一般风险的人仕应该每年或每两年接受大便隐血测试(FOBT)、或每五年接受乙状结肠镜检查或每十年接受大肠镜检查。可是,卫生署的调查报告指出 50-75 岁的人士只有40%曾经做过大便隐血测试 / 大肠镜检查。
普查的项目主要分两种,一是大便隐血测试,二是大肠镜检查。但由于隐血测试的敏感度不高,只可测出部分大肠癌,而无法确认肠内的瘜肉,因此,现时最有效的检查方法,还是大肠镜检查。
以下是展示由腺瘤发展成癌症的过程:
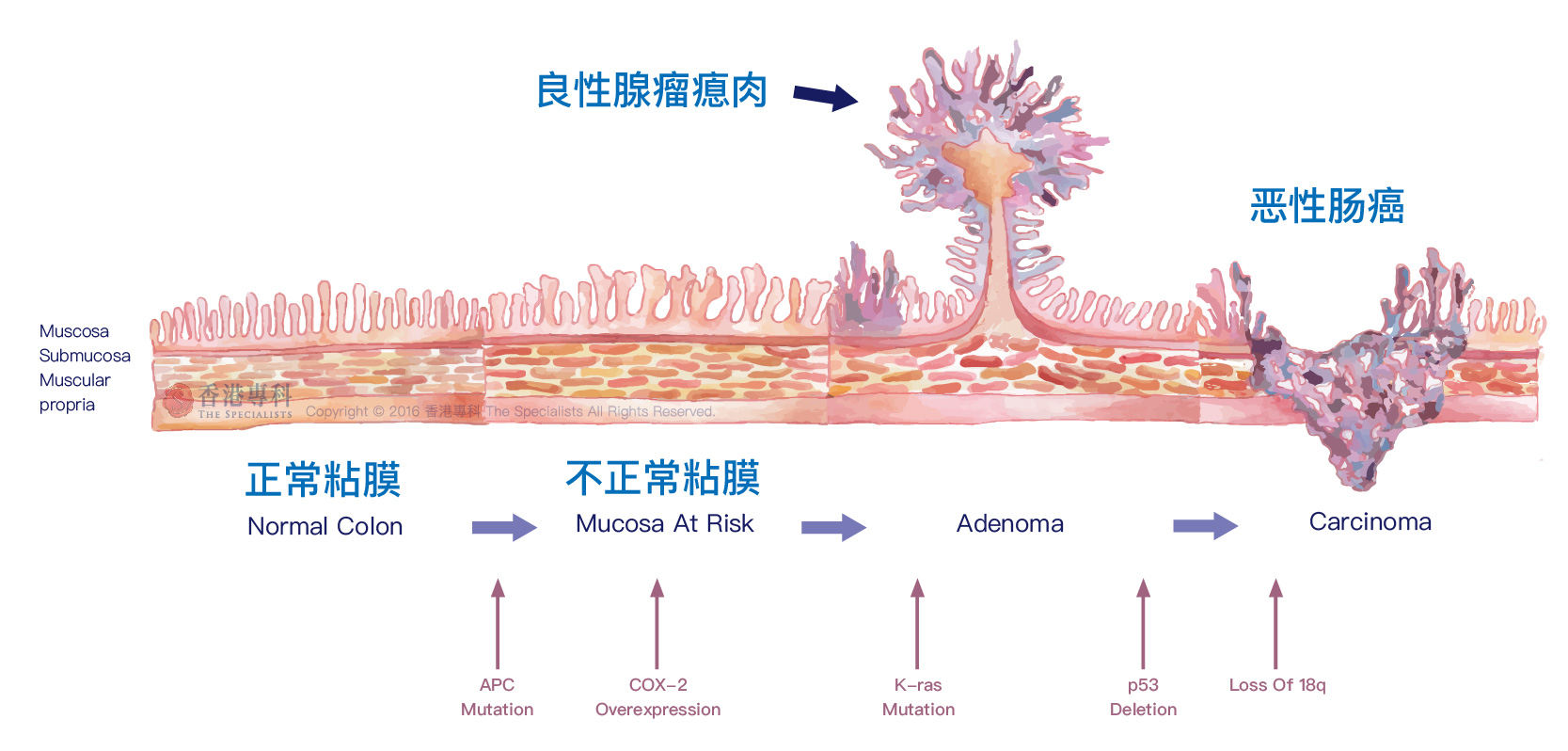
大肠癌的发生是一个多阶段且漫长的过程,大多数肠癌是由肠壁内的良性腺瘤瘜肉慢慢演变而成,清除腺瘤瘜肉可以防止真正癌症的发生,在瘜肉变癌前将其切除,就能够大大减低患上肠癌的风险。由于早期肠癌或肠内有瘜肉不一定有明显症状,故定期进行大肠镜检查就是预防肠癌的一个重要方法。

谁需要接受大肠内窥镜(肠镜)检查?
-
年满50岁人士
-
有肠癌家族史
-
便血
-
腹胀
-
大便习惯改变
-
体重下降
-
不明原因腹痛
-
怀疑患上大肠瘜肉
-
炎症性肠病
绝大部分的大肠癌是可以预防的,因此及早关注大肠健康,定期进行大肠检查十分重要。特别是50岁或以上人仕,患上大肠瘜肉甚至大肠癌的机会更加大增。一般来说,50岁以上的人群都属于大肠癌筛查人群,在此年龄段的人即使没有明显不适或异常,亦都建议去做一次肠镜。
本中心大肠内窥镜是在监察麻醉的情况下进行,藉由一条可屈曲的软管通过肛门进入到大肠内进行检查,观察有否发炎,瘜肉或肿瘤等疾病,即时抽取组织样本作化验。病人不会感到疼痛和不适,全程会有麻醉科专科医生监控,以确保安全性。麻醉科医生会于检查前进行问诊和检查,根据患者的病史和身体状况对手术、麻醉的风险进行综合分析,例如使用美国麻醉医师协会(ASA)颁布的病人全身体格健康状况分级等评估分级方法。进行术前评估的目的是了解患者的身体状况和对手术麻醉的耐受能力,做好麻醉预案,降低麻醉和手术的风险,减少不良事件的发生率。医生亦可能建议一些术前检查如心电图等,以确保病人安全。
此外,医生会向患者解释麻醉过程的详细信息,包括可能的麻醉风险和不适。医生同时会要求患者签署一份检查同意书,以确保患者理解并同意进行相应的检查。
检查过程约30分钟便可完成,如发现异常如发现瘜肉或不正常组织,会即时利用内镜仪器切除或抽取组织,并进行活检。通过活检,能够有效地侦测到大肠内部是否存在病变,得以辨别瘜肉种类及良性或恶性肿等。
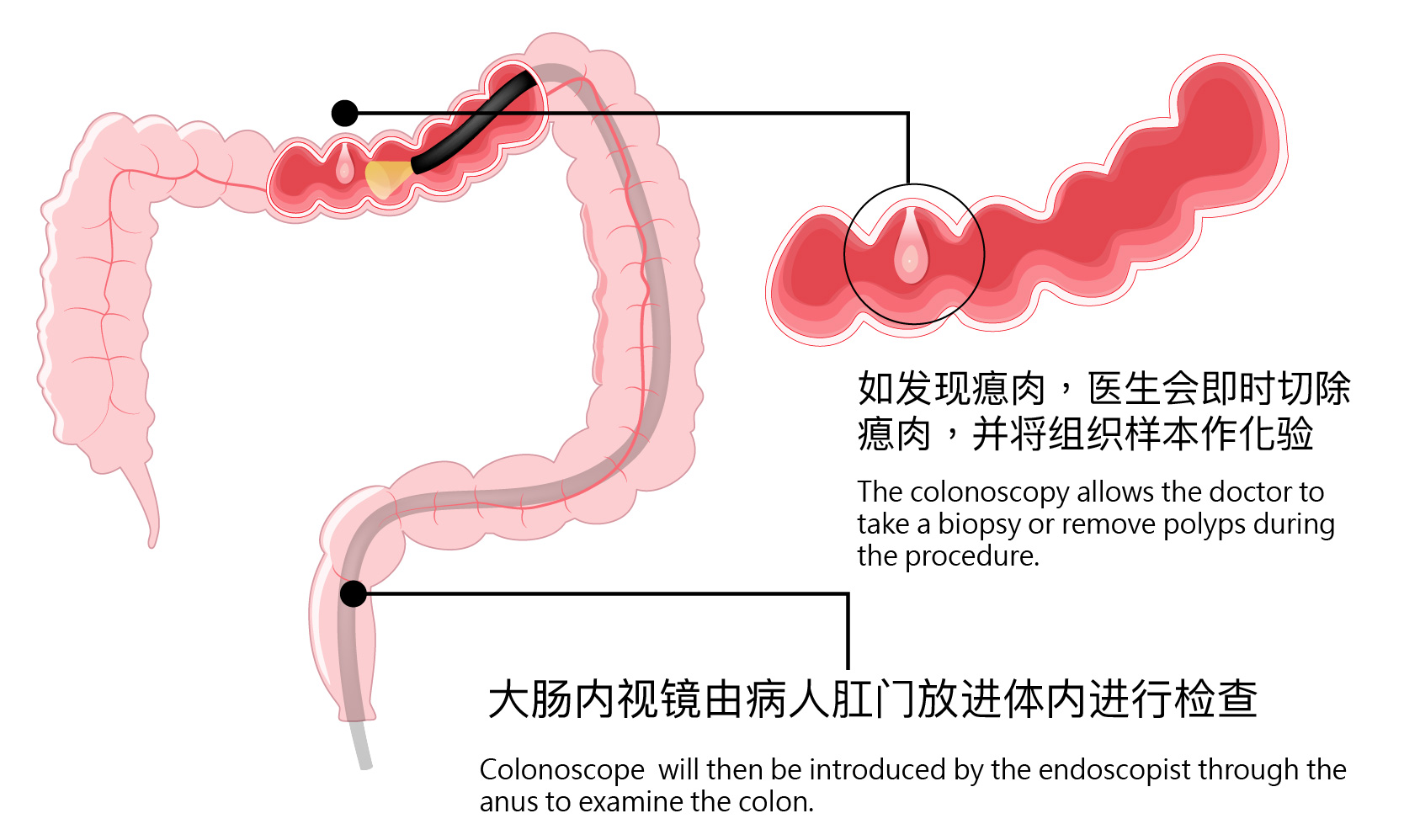
大肠镜检查的技术成熟,至今数据显示的成功个案及完成人次证明其风险是可控的,只需要找可信赖的医疗机构进行并在检查前向医生充分了解个人情况及风险。大部分的大肠镜都可以以日间的形式在日间医疗中心进行,即日便可出院,安全又快捷。
大肠内窥镜(肠镜)检查前应如何准备?
在肠镜检查前,病人需要注意:
- 需预约医生进行面诊,让医生判断病人身体状况是否适合进行内窥镜检查或接受麻醉程序。同时让病人了解检查的相关风险。
- 肠镜检查前三天药物建议要求,如病人有服用阿士匹灵、薄血丸类别的药物请事先通知医生。在某些情况下医生可能会要求病人停服某类药物。
- 肠镜检查前三天停止服食含高纤维食物及饮品,例如菜、生果、麦皮、菇类及谷类食物等。 病人可以食用淀粉质、蛋白质及脂肪类食物。
- 肠镜检查前一天(全日)只进食流质食物,例如鱼肉粥、碎肉粥。
- 肠镜检查前一天/或检查当天早上服用医生处方的大肠清泻剂,请按指示用泻剂。 (不建议病人自行购买服用)饮用泻剂前,病人可先准备2公升的电解质水、清洁皮肤用的湿纸巾及凡士林。
- 肠镜检查前六小时禁止进食,但病人还可以补充适量水份。检查前两小时完全禁止饮食。
- 肠镜检查前医生会作简短问诊及检查,讲解检查过程及风险,及签署检查同意书。 除去假牙、饰物及金属物品。 如果怀疑怀孕,请务必告知医生。
肠镜检查过程是怎样进行的?
 |
 |
 |
 |
 |
|
麻醉科医生监控下麻醉 |
内视镜由病人肛门放进体内进行检查 |
即时切除瘜肉及抽 取组织样本化验 |
採用二氧化碳,減少病人術後腹脹不適的現象 |
检查过程约30分钟便完成 |
*麻醉方式会根据病人的情况而有所不同,最终由专科医生决定。
- 大肠内窥镜(肠镜)是在麻醉科医生监控下麻醉,确保病人在熟睡情况下进行检查,是不会感觉不适的。而监察麻醉服务由驻场麻醉科专科医生在内窥镜检查前提供麻醉专科意见,提高检查的安全性,在检查过程中持续监察重要维生指数,包括心跳、呼吸、血压、脑和肾功能,控制生命症状的稳定性。
- 医生会替病人肛门部位涂上润滑剂。随着将一支柔软,直径约为 1.5 厘米之内视镜由病人肛门放进体内进行检查。
- 肠镜检查过程中如发现瘜肉,医生会即时切除瘜肉,并将组织样本作化验。
- 肠镜检查时,医生需注入气体令肠部轻度扩张才可清楚观察肠内情况。如果在检查后感到轻微腹部胀痛及有便意,是正常现象。本中心采用的气体为二氧化碳,人体吸收二氧化碳比起空气快150倍,因此采用二氧化碳代替空气能减少病人术后腹胀不适的现象。
- 肠镜检查过程一般需约30分钟。
肠镜检查后注意事项
- 病人完成检查后会被送至复苏区,专责护士会悉心照护病人,并严谨监测病人的维生指数,直至病人复苏后,再将病人送回私人休息室。
- 因曾注射镇静剂/麻醉药,建议由至少一位成人陪同回家。
- 由于镇静剂和麻醉药会对你的协调和判断能力造成短暂影响,所以检查/手术后24小时内,应避免驾驶、喝酒、作出任何重要决定,或签署法律文件。
- 病人在完成大肠内窥镜(肠镜)检查后,一般而言可以正常进食。但如果你曾接受瘜肉切除术,你便会被医护人员要求,在检查后的十天内禁食某些种类的蔬菜生果。
- 可能会有术后流血的风险。如病人不能留港,请向医生查询清楚相关风险及商量应变方案。
- 一般而言,医疗机构会于检查后,将列明注意事项的单张或小册子派发给病人,以便查阅。如果出现持续腹痛、出血、发烧、呕吐或其他异常症状,请致电我们24小时紧急热线。这些症状可能需要进一步评估或处理。
参考资料
Centre for Health Protection. Colorectal Cancer. Available at https://www.chp.gov.hk/en/healthtopics/content/25/51.html
American Cancer Society. Colorectal Cancer. Available at https://www.cancer.org/cancer/types/colon-rectal-cancer.html
Mayo Clinic. Colon cancer. Available at https://www.mayoclinic.org/diseases-conditions/colon-cancer/symptoms-causes/syc-20353669
Centre for Health Protection. Cancer Expert Working Group on Cancer Prevention and Screening. Available at https://www.chp.gov.hk/files/pdf/cewg_crc_professional_hp.pdf
Kumar et al. (2009). Robbins & Cotran Pathologic Basis of Disease, 8th Edition.
Department of Health. Colorectal Cancer Screening Programme. Available at https://www.colonscreen.gov.hk/en/public/programme/understand_the_suitability_for_receiving_crc_screening.html

 3405 8288
3405 8288